「慢性腎臓病(CKD)」とは?症状の出方と、早期発見のポイントを徹底解説!

今回は、「慢性腎臓病」の症状の出方と、早期発見のポイントを解説します!

- 慢性腎臓病はどういった病気なのか、また症状の出方や早期発見のポイントについて理解できます。

慢性腎臓病(CKD)とは

まずはじめに、慢性腎臓病とは、いったい何なのでしょうか?

慢性腎臓病は、
英語で Chronic Kidney Disease といい、『 CKD 』と略されたりします。
慢性腎臓病(CKD)とは、腎臓の働き(GFR)が健康な人の60%未満に低下するか、たんぱく尿が出るといった腎臓の異常が続く状態のことを指します。
慢性腎臓病に該当する人は、およそ「1330万人」と言われています。
これは実に、20歳以上の8人に1人にあたり、「新たな国民病」の一つとされています。

慢性腎臓病の症状とは?

では、慢性腎臓病の症状は、具体的にどのようなものがあるのでしょうか?
じつは、腎臓は、「沈黙の臓器」と言われており、初期には症状がありません。

肝臓以外にも腎臓も沈黙の臓器なのですね。

「微量アルブミン尿」は、慢性腎臓病の早期から出ることがあります。
特に、糖尿病性腎症による慢性腎臓病の早期発見に有用とされています。
「アルブミン」は、たんぱく質の一種で、尿検査をすることでわかることがあります。
ただ、健診での一般的な検査では見つかりにくいので、病院にきちんと受診しなければわかりません。
eGFRが 30-50点くらいになると、高血圧になったり、夜間の頻尿が出てくることがあります。

これは、腎臓でうまく尿の量や濃さをコントロールできなくなるためです。
eGFRが 10-30点くらいになると、食欲低下、浮腫、呼吸困難、皮膚のかゆみなどの症状が出ます。

腎臓の機能の慢性的な低下は、腎臓の組織の破壊を意味するので、一度悪くなると基本的には元の状態に戻ることはありません。
そのため、これらの症状が出る頃には手遅れになっていることが多いです。

最後に、腎臓が働かない状態である「末期腎不全」になってしまった場合、透析という治療が必要になります。
透析の中でも代表的な「血液透析」が必要な場合、腕に「シャント」という血管を作る手術を行った上で、週に3回病院に来て半日くらい治療を受けることになります。

まとめると、
最初は症状がほぼなく、食欲低下、浮腫、息苦しさなどの症状が出てきた頃には、慢性腎臓病がかなり進行していることを示唆する所見となります。

風邪や胃腸炎などとは異なり、症状だけで診断するのが難しい病気なんです。

慢性腎臓病(CKD)の早期発見のポイント 2つ

症状がほとんどなく、進行すると元に戻らないという恐ろしい病気の慢性腎臓病ですが、一体どういった検査をすれば、適切に早期発見をすることができるでしょうか。

そのポイントは『尿たんぱく』と、『GFR』の2つです。
CKDの早期発見のポイント❶
尿検査で 「尿たんぱく」 をチェック!

ひとの腎臓には、糸球体という小さな血管のかたまりが片方ずつ100万個、計200万個程度あると言われています。

この「糸球体」は網目のような構造になっており、ふだんは血液から適切に尿を濾し取っていますが、
慢性腎臓病でこの構造が壊れてしまう結果、血液からタンパクが尿に漏れ出てしまうことがあります。
これが尿蛋白です。

そのため、尿検査を受けて尿蛋白が陽性であれば、その時点で慢性腎臓病を疑い検査を進めることができます。
ただし、運動をした後やタンパク質を多く摂取した後など、異常がなくても蛋白尿が陽性になることがあります。

そのため重要なのは、1回の尿検査で判断せず、再検査をきちんと受けることです。

たとえ尿蛋白が「1+」でも必ず再検査をおこないましょう。
自宅で確認できる試験紙もあるので、病院に行くのが面倒な人は、せめてそちらで再検査しておくのがオススメです。 (リンク▶https://amzn.asia/d/dv2IZ3sなど)
CKDの早期発見のポイント❷
血液検査で「eGFR」をチェック!

血液検査で大切になるのが「クレアチニン(Cre)」と「eGFR」です。
クレアチニンとは、体の筋肉から出てくるゴミのような成分で、腎臓の機能が落ちるとこのゴミの排泄が少なくなるので、血液検査で上昇してきます。
つまり、クレアチニンが上がっていると腎機能が下がっていると考えられます。
しかし、クレアチニンの値は、筋肉量に依存するので、年齢や性別によって個人差が大きいです。

これらの因子を調整して計算されるのが「GFR」です。
GFRが60点を切っている場合は、慢性腎臓病の疑いとなるので、必ず病院へ受診するようにしましょう。

慢性腎臓病になりやすい人の特徴
では、どのような人が慢性腎臓病になりやすいのでしょうか?

慢性腎臓病の多くは、高血圧、糖尿病によって起きることが多いです。
高血圧は、腎臓の輸入細動脈をはじめとする血管に圧が持続的にかかることで「腎硬化症」という病気を引き起こしますし、
糖尿病は、高血糖による糸球体障害により「糖尿病性腎症」を起こします。
これらの既往歴がある人は、必ず早期発見のための血液・尿検査を定期的に行っておきましょう。

また、それ以外にも、
- 高齢
- CKDの家族歴
- 低出生体重
- 解熱鎮痛薬や胃薬など薬剤の多用
- 尿路感染症の既往
- 小さい腎臓/片腎
などの方は、リスクがあると言われています。
こういったリスクのある方は、定期健診での尿検査や血液検査に加え、病院で「微量アルブミン尿」の測定までしておくのがオススメです。

こんな人は慢性腎臓病?よくある質問
CKD(慢性腎臓病)について、なんとなくどのようなものかがつかめてきたでしょうか?

腎臓内科外来をしていると、これはCKDなのか?と患者さんや他の診療科の先生から質問を受けることがあります。
後半では、腎臓内科医をしていてよくされる質問について解説しますね。
質問 ❶
GFRは80くらいと高いけれど、健診でときどき蛋白尿(1+)が指摘されてるけれど、大丈夫か?
慢性腎臓病の可能性があります!

eGFRが低くなくても、蛋白尿が出ている時点で腎臓に何らかの異常があると考えられます。
たとえば、糖尿病性腎症では、初期の時点から腎臓の「過剰ろ過」つまり糸球体の働きすぎ状態に陥るとされており、みためのGFRは高いものの、アルブミン尿が出ていることが多いことが有名です。
2023年に出されたCKDガイドラインでも推奨されていますが、蛋白尿1+が1回の時点で受診が推奨されていますし、たとえ±だったとしても、2回続く場合は受診が必要とされています。

質問 ❷
年齢が38歳。健診でGFR50、尿蛋白(ー)。健診で異常と言われたので近くの病院の内科に受診したが、そのくらい気にしなくても大丈夫と言われましたが大丈夫でしょうか?
こちらも、慢性腎臓病の可能性があります!

定期的なフォローが必要です。尿検査もしておきましょう!
かかりつけの先生から、腎臓専門医への紹介の基準は、下の表のようになります
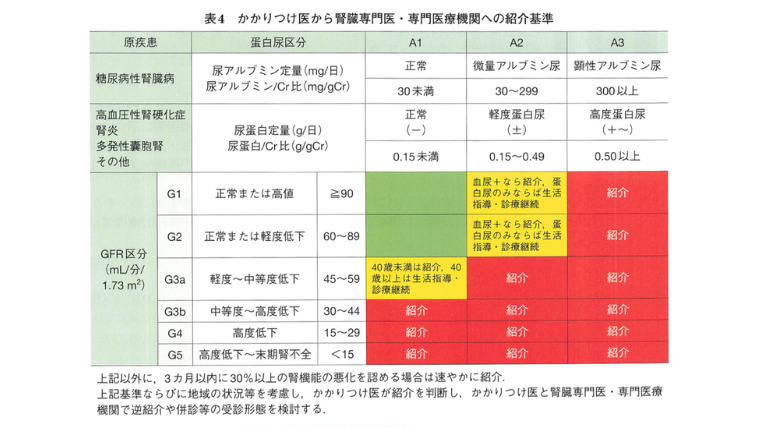
横軸のA1〜3は蛋白尿、縦軸のG1〜5は、GFRに応じて分類されています。
色が緑の場合は受診しなくても大丈夫、黄色なら条件付きで専門医へ紹介、赤色は必ず専門医へ紹介が必要という値になります。
この患者さんの場合は、尿蛋白陰性ですが、GFR<60なので、G3a、つまり黄色の部分にあたります。
もしも高齢の方であれば、加齢によってもGFRは低下することがあるため、60点というラインであまり心配にならなくても良いことが多いです。

一方で、
若いかた、特に40歳未満の場合は、GFRが60を切った時点で腎臓専門医に紹介が必要です。

なぜなら、CKD(慢性腎臓病)では必ずしも尿蛋白が出るとは限らないからです。
自己免疫疾患や先天性疾患などによる間質性腎炎など、一部の腎疾患では蛋白尿が出ないまま腎機能が悪くなることがあります。
こういった疾患は、精密検査を受けて初めて分かることが多く、腎臓専門医の診察が推奨されます。
腎臓専門医への紹介がどのくらい大切かというと、「内科専門医」の資格更新のための問題でも取り上げられるくらいです。

こんな感じですね。
尿蛋白はないけれど、GFRが60を切っている、40歳未満の男性。この問題の答えは、(d)の「腎臓専門医への紹介になります。

(2023年度内科セルフトレーニング問題より引用 答えは(d)の「腎臓専門医への紹介」)
質問 ❸
GFRが30点くらいだけど、他の病気でクリニックに定期的に受診している。腎臓については何も言われていないから大丈夫でしょうか?
こちらも、慢性腎臓病の可能性があります!

内科、できれば腎臓内科へ一度受診しましょう!
他の病気で検査をされていても、CKD(慢性腎臓病)についてきっちりマネジメント(管理)を受けていない可能性があります。
医師全体が30万人以上いるのに対して、腎臓専門医は全国にわずか約6300人(2023年7月の時点)とされており、非常に少ないです。

腎臓病に対して腎臓専門医が管理している場合、専門外の医師の管理と比較して末期腎不全の発症割合や、心血管病の発症割合が少なく、予後が良い傾向があるとされています。
腎臓内科医が一度でも目を通すことで、その後の予後が大きくかわることがあるので、心配な方は、かかりつけの先生に、専門医への紹介を相談してみましょう。

今回のまとめ

- 慢性腎臓病とは、腎臓の働き(GFR)が健康な人の60%未満に低下するか、たんぱく尿が出るといった腎臓の異常が続く状態のことをさします。
- 日本には、慢性腎臓病の方は「1330万人」と言われ、「新たな国民病」の一つとされています。
- 慢性腎臓病の早期発見のポイントは、『尿たんぱく』と、『GFR』の2つに注目します。
- また、慢性腎臓病になりやすい人の特徴には、背景に高血圧、糖尿病がある方が多いとお話しました。
- また、それ以外にも、高齢、CKDの家族歴、低出生体重、薬(解熱鎮痛薬、胃薬など)の多用、尿路感染症の既往、小さい腎臓/片腎 などの方は、リスクがあると言われ、こういったリスクのある方は、定期的な健診での尿検査や血液検査を受けたりする事がとても重要です。
今回も、最後までお読みいただきありがとうございました。
それでは、また別の記事でお会いしましょう!
今回の動画はこちら
今回の内容を動画で学びたい時はこちらをご覧ください⬇︎

お知らせ

現役医師が作ったヘルスケアプリ『 マイカル 』2025年7月リリース!!
iPhone版のURLとQRコード👇
https://apps.apple.com/jp/app/%E3%83%9E%E3%82%A4%E3%82%AB%E3%83%AB/id6748717829

Android版のURLとQRコード👇
https://play.google.com/store/apps/details?id=com.mycal.medlife

MedLifeチャンネル 〜役立つ医療情報を動画で紹介〜
※個人個人で症状の違いがあるため、詳細な治療などにつきましては直接医療機関へお問い合わせください。


