降圧剤を飲めば健康に長生き出来るの? ~高血圧の真の治療目的~

今回の医療記事は、循環器内科医すずねこ先生の高血圧の治療についてのお話です!
今回のテーマは高血圧の薬、降圧剤です。

- 高血圧の治療は、何故必要なのか(真の目的)を理解できる!

はじめに

高血圧はありふれた病気であり、日本人の4300万人以上が高血圧患者と言われます。
一方で、その中で十分な治療が行われている人は4分の1程度しかおりません。

そもそも、どうして高血圧を治療しなければならないのでしょうか?

大半の人にとっては血圧が少し高くても痛くも痒くもなく、降圧剤を飲んでも日常生活の利益の実感できません。

薬による不調を経験する人すらいます。
これは過去の統計から治療をした方が健康に長生き出来る可能性が高くなることが分かっているからなのですが、今回は、高血圧の治療の意義について掘り下げてみたいと思います。
降圧剤の歴史
血圧を下げる薬を『降圧剤』と呼び、現在の高血圧治療の主力です。
かつて薬が無い時代には高血圧は塩分制限や禁煙などの基礎治療に加えて、マッサージのような対症療法を行われましたが、

1900年代にはじめて化学物質である『チオシアン酸ナトリウム』が治療として使われました。

現在は、有害物質として扱われるチオシアン酸ナトリウムは、副作用が強く、下痢、嘔吐、痙攣、甲状腺の障害など引き起こします。
一方で血圧を下げる効果も乏しいものでした。

さらに、医師も高血圧の危険性をあまり重要視しておらず、その後もいくつかの薬が開発されたものの、あまり使われませんでした。
そんな高血圧が注目されるようになったキッカケは、フランクリン・D・ルーズベルト1) が心血管病を引き起こしたためと言われます。

フランクリン・D・ルーズベルト1) は、第32代アメリカ合衆国大統領で、1933年から1945年まで就任しました。
世界恐慌に対するニューディール政策、第二次世界大戦中にはアメリカを率いて連合国として戦ったことなどが有名ですが、一方で彼は高血圧患者でもありました。
彼が54歳の時には高血圧を指摘されていたものの治療を受けず、59歳になると血圧は180 mmHg を超えていました。

63歳の時には、血圧は 260/150 mmHg と非常に高かったものの大した治療は行わず、息切れや起座呼吸など心不全症状を認め、最終的には脳卒中で亡くなりました。
亡くなる直前の血圧は、300 mmHg にも達したと言われます。
これ以降、血圧管理の重要性が広まりました。

薬物の開発のブレイクスルーが起きたのは1950年代以降です。
降圧利尿剤のヒドロクロロチアジドという薬剤の登場を皮切りに、1960年にβ遮断薬、続いてカルシウム拮抗薬と、現在でも主要な系統の降圧剤が続々と登場したのです。
降圧剤が登場して何が変わったか?
さて、降圧剤が登場して何が変わったのでしょうか?

福岡県にある久山町の研究を取り上げます。
実は、久山町は年齢や産業分布が日本全体の平均と近いために、日本の縮図のように考えられています。

久山町2)
1961年より九州大学と久山町が協力し、継続して町民の心血管病や、高血圧や糖尿病などの生活習慣病の調査が続けられ、健診受診率や追跡率の高さが非常に高いため質の高い研究と評価を受けています。
この久山町の研究から脳卒中に関するデータを1つ紹介しましょう!

これは1960年代から2000年代までの1000人年あたりの脳卒中の発生頻度を年齢ごとに示したグラフ3) です。
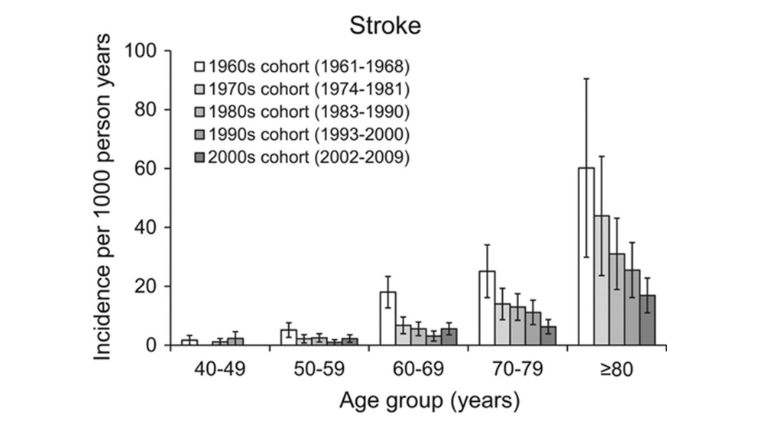
60代、70代、80代を見ると、1960年代の白い棒グラフと比較して時代を経る毎に脳卒中の発生頻度が減っていることが分かります。
実は高血圧の罹患率は各時代でほとんど変わりありませんでした。
しかし一方で、この研究では個人の血圧の数値は1960年代と比べて、近年では下がっていることも分かっています。

降圧剤が続々と開発・改良され、日本の日常的な診療でも血圧管理が浸透してきたためです。
塩分摂取量の減少や喫煙率の低下も寄与していますが、いずれにせよ高血圧の治療により実際に脳卒中の発生頻度は減ってきているのです。

正常な血圧

ルーズベルトのエピソードでは血圧200や300などの尋常ではない数値が登場しました。
しかし、その数値まで放置しても大丈夫というわけではありません。
血圧が高くなるほど病気のリスクが上がります。

例えば、こちらは血圧の数値と脳卒中の発生頻度を示したグラフ4) です。
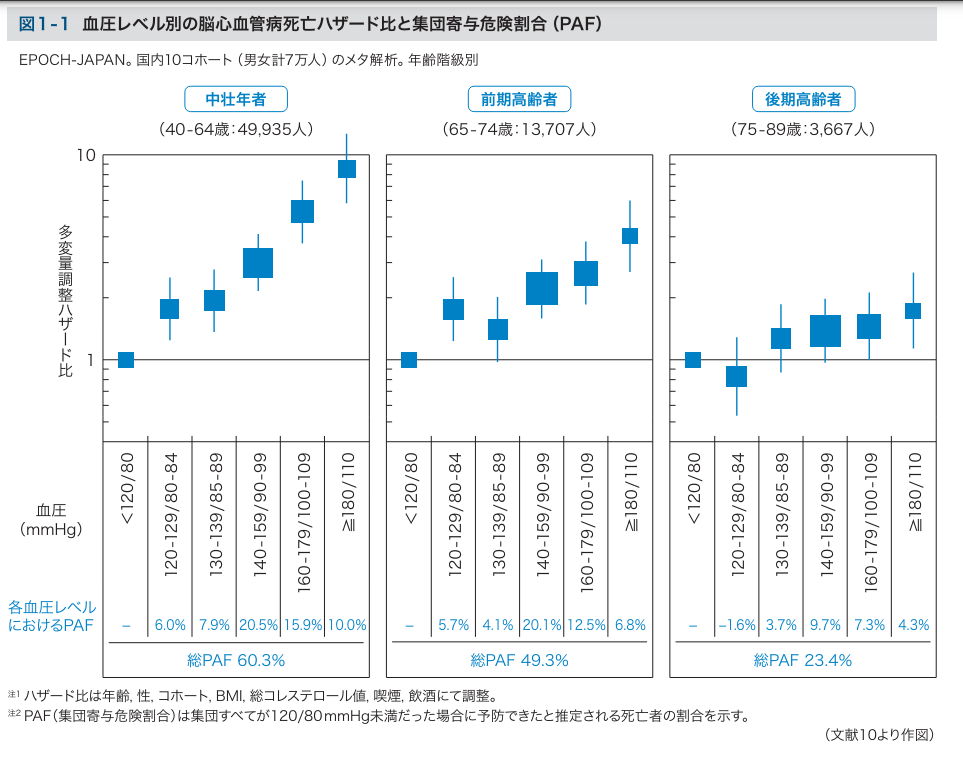

40歳から64歳では血圧120/80 mmHg以下での脳卒中の発症率を1とした場合、
少し血圧が高い状態、例えば 130/85 mmHg程でも、正常な血圧の人よりも脳卒中のリスクは高くなっています。
最も病気のリスクが低い状態ということで、正常な血圧は安静時の血圧が120/80mmHg未満です。

安静時の、と言う点が大事で緊張や運動後の血圧上昇は関係ありません。
血圧が120/80mmHgを超えて高くなるほど、高い期間が続くほど、脳出血、脳梗塞、心不全、心筋梗塞など様々な病気のリスクが高まります。

脳出血、脳梗塞、心不全、心筋梗塞は合わせて脳心血管病と呼ばれ、この後に何度か登場するので覚えておいて下さい。
ところで、先ほどのグラフでは、75歳以上では120/80 mmHg以下よりも少し高い方が病気のリスクが低いです。
実は、高齢になるほど少し血圧管理が少し甘くなります。
低く下げ過ぎることも問題ということです。


では、120/80 mmHgを超えたら即座に治療開始なのでしょうか?

病気として高血圧と診断される基準、薬物を開始する数値は様々な議論があります。
血圧は、年齢や余病により最適な数値が若干異なり、時間帯や測り方にも影響を受けてしまうからです。
我が国の高血圧診療ガイドライン(2025)に則って、140/90 mmHg 以上を高血圧と考えていただければ大きな問題はありません。
参考までに日本のガイドラインの血圧の数値ごとの診療フローチャートを見てみましょう。
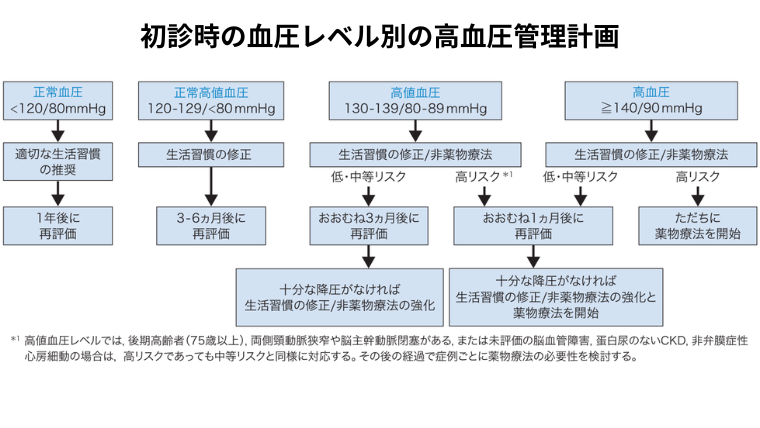
(高血圧・管理治療ガイドライン2025より作成)
血圧が140/90 mmHg以上で、更に糖尿病など他の病気がある高リスクの人だけが直ちに薬物療法を開始することになっており、その他の多くの人に対してはまずは非薬物療法、すなわち生活習慣の修正から行います。
しかし、
正常である120/80 mmHg を超えるほどリスクが上昇する事には変わりありません。
120/80 mmHgを超えたら即座に薬が投与されるわけではありませんが、少なくとも食生活に気をつけて120/80 mmHg以下を目指すよう心掛けた方が良いでしょう。

降圧剤の研究の真の目的

初めて血圧治療に使われた化学物質であるチオシアン酸ナトリウムは、副作用が強く効果が乏しいと話しました。
薬を使う上で副作用は避けて通れませんが、副作用を上回るだけの治療効果が無いと使うメリットがありません。
では、その他の例として、ニフェジピンを紹介します。

ニフェジピンは1972年に開発された降圧剤で、『カルシウム拮抗薬』と呼ばれるグループの薬です。
ニフェジピンは短時間で効果が大きい薬で確かに血圧はよく下がるけれども、逆に血圧が下がりすぎたり、反射的に脈が早くなる副作用がありました。
研究が進むと、1990年代には実は心不全が増えるといった報告が増えてきました。
血圧が高いと高血圧性の心不全を起こすため、降圧剤を飲んで適正な血圧に管理すれば心不全になりにくくなるはずです。
それなのに降圧剤で心不全が増えるとはおかしな話です。


この機序は完全に解明されていませんが、心臓の収縮力を落としたり、短時間で作用して急激に血圧を下げることが問題ではないかと指摘されています。
ニフェジピンは現在も使われている薬ですが、この点は既に改善されています。


ニフェジピンの中でも短時間作用型が問題だったため、現在のニフェジピンは長時間に渡って緩やかに効果を発揮する徐放製剤のみ使用されます。
実際にニフェジピン徐放錠は、高血圧診療だけでなく、冠攣縮性狭心症や一部の肺高血圧症によく効くことも分かっており、現在でもよく使われる薬です。
高血圧治療の真の目的は?
さて、血圧が高いと脳心血管病など様々な病気のリスクになるわけですが、何でも良いから薬で下げれば良いわけでないことも分かりました。
その他の降圧剤は大丈夫でしょうか?

ここで大事になってくるのは、現在の薬剤の研究デザインです。
降圧剤は「この薬を飲んで血圧がどれだけ下がるか?」では不十分です。
副作用で、より大きな問題を起こしては意味がありません。
そこで降圧剤の有効性を示す研究では単に血圧がどれだけ下がるかだけでなく、「この薬を飲んで死亡率がどれだけ下がるか」を検証します。
ここで言う死亡率は、心血管病のように高血圧に関連がある病気はもちろん、交通事故や、血圧と全然関係なさそうな肺炎や胃がんでの死亡率もカウントします。
未知の副作用による死亡は、原因の特定が困難なこともありますし、例えば降圧剤によって血圧が下がりすぎることで集中力が落ちて交通事故を起こしてしまった可能性も否定できません。
そのため、あらゆる死因を統合して『総死亡』という形でデータを出します。
勿論、その中で高血圧と関連のある病気の発症頻度や、副作用などの細かな検証も多数あり、解析は単純なものではありません。
しかし、
最も大事な点は『降圧剤を飲むことで、飲んでいない人と比べて血圧が下がるだけで無く総死亡率が低下した』
これが高血圧の治療の真の目的なのです。

もちろん、病気は死ななければ良いわけではありません。
脳卒中で後遺症を残す、心不全で急に呼吸が苦しくなって緊急入院することはquality of life、すなわち生活の質の低下を招きます。
実際には現在の降圧剤は、単に死亡率を下げるだけで無く、心血管病を減らすことまでも検証されているのです。
更に海外では病気の検証だけでなく降圧剤を飲むと、その後に重大な病気になる確率が減ることで介護や入院費用が減って良いといった費用対効果を検証した研究もあります。

薬の効果について

薬は、飲んだ人すべてにメリットをもたらすわけではない点には注意が必要です。
現在の主流な医学のエビデンスの大半は、集団に対して治療を行い、集団の病気が減ったかどうかを検証していますので、薬を飲んで絶対に効果があるということは言えないのです。
分かりやすく話しましょう。

例えば、100人のうち30人が死んでしまう病気があったとします。
この集団の100人全員が薬を飲むことで、病気が原因で死んでしまう人が5人に減り、薬の副作用で1人が亡くなるとします。
つまり合計で100人のうちに6人が亡くなるので、死亡率が30%から6%に減りました。
これは薬の効果が有りと判断します。
しかし、各個人で考えると、薬を飲んでいても病気で亡くなる人もいれば、薬を飲むことで逆に副作用で亡くなる人もいます。
ここでは死亡率について話しましたが、脳卒中や心臓病で後遺症を残してしまう場合も同様です。
飲んだ方が健康で生きられる確率が上がりますが、治療は将来の結果を約束するものではありません。
治療の反応性は個人差があり完璧に予測する術は無いので、現在の医学では過去の統計から推測される可能性が高い方法を提供するのです。

今回のまとめ

高血圧と心血管病、降圧剤の簡単な歴史と医学的な検証の目的について話しました。
高血圧の主な治療目的は、今ある不調を解決するものでは無く、将来の重大な病気や死亡のリスクを下げるためのものです。
薬を飲んで意味があるのかなあ?と疑問に感じる何気ない日常、現在の健康な状態を長く続けられる可能性を高める治療です。
皆さんの治療継続のモチベーションアップに繋がれば幸いです。
今回も、最後までお読みいただきありがとうございました。
それでは、また別の記事でお会いしましょう!
今回の動画はこちら
今回の内容を動画で学びたい時はこちらをご覧ください⬇︎

お知らせ

現役医師が作ったヘルスケアプリ『 マイカル 』2025年7月リリース!!
iPhone版のURLとQRコード👇
https://apps.apple.com/jp/app/%E3%83%9E%E3%82%A4%E3%82%AB%E3%83%AB/id6748717829

Android版のURLとQRコード👇
https://play.google.com/store/apps/details?id=com.mycal.medlife

MedLifeチャンネル 〜役立つ医療情報を動画で紹介〜
※個人個人で症状の違いがあるため、詳細な治療などにつきましては直接医療機関へお問い合わせください。





